Hidradénite Suppurée : comment la distinguer des autres maladies inflammatoires de la peau ?
Physiopathologie de l’Hidradénite Suppurée
L’Hidradénite Suppurée (HS) est une maladie inflammatoire chronique de la peau qui se manifeste par des papules, des nodules et des abcès douloureux. Les lésions peuvent former des tunnels sous la peau, reliant les abcès entre eux. Elles se trouvent principalement au niveau des plis axillaires, inguinaux, sous-mammaires et interfessier.
La pathogenèse de l’HS n’est pas clairement élucidée. Elle semble résulter d’une dérégulation du système immunitaire causée par des facteurs environnementaux et génétiques conduisant à une inflammation et une occlusion folliculaire.
L’inflammation folliculaire provoque une hyperkératose et une hyperplasie entrainant l’obstruction du follicule pileux puis sa rupture. Cette dernière libère le contenu folliculaire dans le derme déclenchant une réponse inflammatoire dérégulée.
L’HS est caractérisée par une altération de l’immunité innée et adaptative.
Les principales voies activées sont celles de l’IL-12/Th1 et de l’IL-23/Th17. De nombreuses études ont mis en évidence des taux élevés de cytokines pro-inflammatoires dans le sérum et les lésions de patients notamment IL-12, IL-23, IL-17, IFN-γ et TNF-α. La présence d’infiltrats cutanés riches en cellules Th1 et Th17 a également été rapportée.
Selon l’intensité et la durée de la réponse immunitaire, des modifications structurelles permanentes de la peau peuvent survenir, incluant rétraction cutanée, fibrose et cicatrices. La fibrose liée à l’HS serait notamment médiée par des myofibroblastes CXCL13+ et SFRP4+ produisant des composants de la matrice extracellulaire sous le contrôle de la voie de signalisation Hippo.
Par ailleurs, l’activation de la Notch‑γ‑sécrétase dans les macrophages et fibroblastes cutanés a été associée au remodelage tissulaire et à la fibrose. Une étude récente a montré que les « Neutrophil extracellular traps » activent Notch1 et la γ-sécrétase dans ces cellules, entrainant la libération de médiateurs pro-fibrotiques.
Facteurs environnementaux
Outres ces mécanismes immunitaires, plusieurs facteurs environnementaux jouent un rôle déterminant dans la pathogenèse de l’HS. Un lien fort a été établi entre le tabac et la maladie de Verneuil :
- 70-89% des patients ont été fumeurs.
- Les patients non-fumeurs ou anciens fumeurs répondent mieux au traitement que les fumeurs.
- 17% des patients ayant arrêtés de fumer ont observés une amélioration de leurs symptômes.
La consommation d’aliments ultra-transformés et l’obésité semblent également participer au développement de la maladie de Verneuil. Certaines études montrent aussi que les hormones féminines jouent un rôle dans la pathogénèse de cette maladie inflammatoire. Les patientes observent une dégradation de leurs symptômes pendant leur menstruation et après une grossesse.
Autres pathologies inflammatoires cutanées
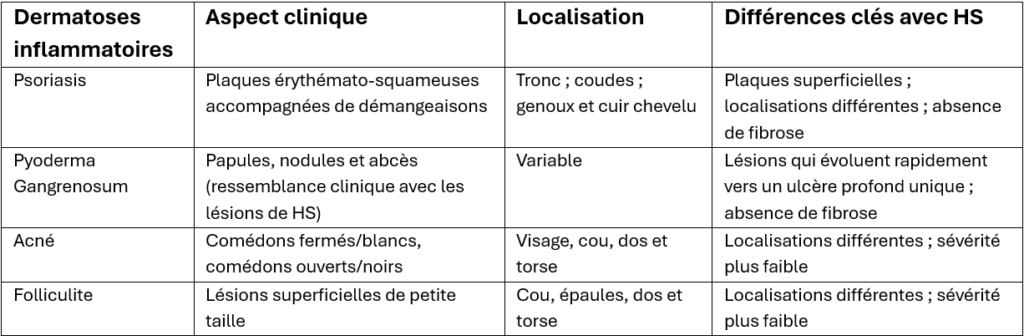
D’autres dermatoses inflammatoires peuvent être confondues avec la maladie de Verneuil, pouvant expliquer le retard de diagnostic souvent observé : le psoriasis, le pyoderma gangrenosum, l’acné et la folliculite.
Le psoriasis se caractérise par des plaques érythémato-squameuses qui démangent, généralement localisées sur le tronc, les coudes, les genoux et le cuir chevelu. Une forme rare de psoriasis, appelée le psoriasis pustuleux, se manifeste par des pustules pouvant ressembler à celles de la maladie de Verneuil. Cependant, ces lésions apparaissent le plus souvent sur les mains et les pieds des patients et ne sont pas aussi profondes que celles observées dans l’HS. Les lésions de psoriasis ne conduisent pas à une fibrose.
Comme la maladie de Verneuil, le pyoderma gangrenosum se manifeste d’abord par de petites papules et nodules mais contrairement à l’HS, ces derniers progressent rapidement en une lésion ouverte (ulcère) qui ne mène généralement pas à une fibrose.
L’acné se distingue cliniquement de la maladie de Verneuil par la localisation et sévérité des lésions. Les lésions acnéiques sont majoritairement observées sur le visage, le cou, le dos et le torse des patients. De plus, les tunnels sous la peau reliant les lésions ne sont pas des caractéristiques de l’acné (à l’exception de l’acné conglobata – forme sévère et rare).
Comme l’HS, la folliculite peut se présenter sous forme de papules, de pustules et de nodules. La plupart des cas de folliculite peuvent être distingués de l’HS par la localisation et la sévérité des lésions : la folliculite se manifeste le plus souvent par de petites lésions superficielles sur le visage, le cou, les épaules, le dos et la poitrine.
Une forme rare, la cellulite disséquante du cuir chevelu, entraine des lésions similaires à celles de la maladie de Verneuil, mais exclusivement localisées sur le cuir chevelu et pouvant conduire à une alopécie cicatricielle.
Perspectives
L’Hidradénite Suppurée a un impact majeur sur la qualité de vie des patients. Une prise en charge optimale repose non seulement sur les traitements médicamenteux mais également sur l’éducation thérapeutique visant à réduire les facteurs aggravants connus : arrêt du tabac, diminution de la consommation d’aliments ultra-transformés et contrôle du poids.
Sur le plan pharmacologique, les biothérapies ont ouvert de nouvelles perspectives. Les études cliniques évaluant des anti-TNFα ou anti-IL17 montrent des résultats prometteurs sur la réduction des symptômes et confirment donc le rôle central de la voie Th17 dans la physiopathologie de la maladie. En revanche, les inhibiteurs ciblant l’IL-13 n’ont pas démontré d’efficacité significative.
Tableau récapitulatif :
À noter :
- Chez les patients atteints d’acné conglobata (forme sévère et rate) il est possible qu’ils présentent des tunnels sous la peau, comme les lésions HS.
- La cellulite disséquante du cuir chevelu, un type de folliculite, se manifeste de la même façon que la maladie de Verneuil, sauf que les lésions sont localisées sur le cuir chevelu.
👉 Lire l’article complet du Journal of Investigative Dermatology
👉 Pour en savoir plus sur la maladie de Verneuil rendez vous ici.